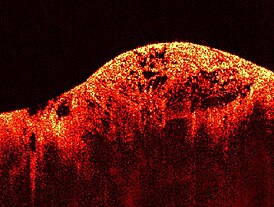
Саркома
| |||||||||||||||||
Read other articles:

Paul McShane McShane bermain untuk Hull CityInformasi pribadiNama lengkap Paul David McShane[1]Tanggal lahir 6 Januari 1986 (umur 37)[1]Tempat lahir Kilpedder, Republik IrlandiaTinggi 1,83 m (6 ft 0 in)Posisi bermain BekInformasi klubKlub saat ini Manchester UnitedNomor 62Karier junior St Joseph's Boys2002–2004 Manchester UnitedKarier senior*Tahun Tim Tampil (Gol)2004–2006 Manchester United 0 (0)2004–2005 → Walsall (pinjaman) 4 (1)2005–2006 → Br...

У этого термина существуют и другие значения, см. 99-я стрелковая дивизия. 99-я стрелковая дивизия99 сд Вооружённые силы ВС СССР Вид вооружённых сил сухопутные Род войск (сил) стрелковые Формирование 1924 год Расформирование (преобразование) в апреле 1943 года переформирована в ...

Dimple KapadiaLahirDimple Chunnibhai KapadiaPekerjaanAktrisTahun aktif1973; 1984–sekarangSuami/istriRajesh Khanna (1973-1984) (cerai)AnakTwinkle Khanna Rinke Khanna Dimple Chunnibhai Kapadia (lahir 8 Juni 1957) adalah aktris Bollywood, mantan istri dari aktor Rajesh Khanna dan ibu dari aktris Twinkle Khanna. Film Yang Dibintanginya Bobby (1973) Zakhmi Sher (1984) Manzil Manzil (1984) Saagar (1985) Pataal Bhairavi (1985) Lavaa (1985) Aitbaar (1985) Arjun (1985) Vikram (1986) (Tamil film...

Aspect of history Republic of BoliviaRepública de Bolivia1982–2010 Flag Coat of arms Motto: ¡La unión es la fuerza! (Spanish)Unity is Strength!Anthem: Himno Nacional de Bolivia (Spanish)CapitalSucre, La PazCommon languagesSpanish, Quechua, Aymara, Guaraní, othersReligion Roman Catholicism (official)GovernmentPresidential republicPresident • 1982-1985 Hernán Siles Zuazo (first)• 1985-1989 Víctor Paz Estenssoro• 1989-1993 Jaime Paz Zamora

Pour les articles homonymes, voir Téléphone (homonymie) et Radiophonie. La radiotéléphonie désigne les techniques de communication utilisant la radioélectricité, c'est-à-dire les ondes hertziennes pour transmettre la voix humaine. On utilise pour cela des émetteurs-récepteurs radioélectriques fixes et d'autres mobiles (montés sur un véhicule) ou portatifs (talkie-walkie) pour dialoguer, en passant éventuellement par des stations relais. Généralités Les « parents »...

American biographical television series Nicky Jam: El GanadorGenre Biographical Directed byJessy TerreroStarring Nicky Jam Country of originUnited StatesOriginal languageSpanishNo. of seasons1No. of episodes13 (list of episodes)ProductionCamera setupMulti-cameraProduction companyEndemol Shine BoomdogOriginal releaseNetwork Telemundo Netflix Release30 November 2018 (2018-11-30) Nicky Jam: El Ganador is an American biographical television series based on the life of reggaeton sin...

Season for the Major League Baseball team the New York Yankees Yankees on April 11, 1917 1917 New York YankeesLeagueAmerican LeagueBallparkPolo GroundsCityNew York City, New YorkOwnersJacob Ruppert and Tillinghast L'Hommedieu HustonManagersBill Donovan ← 1916 Seasons 1918 → The 1917 New York Yankees season was the 15th season for the franchise. The team finished with a record of 71–82, finishing 28½ games behind the American League champion Chicago White Sox. New...

2022 film by Thomas Hardiman This article needs a plot summary. Please add one in your own words. (January 2023) (Learn how and when to remove this template message) Medusa DeluxeTheatrical release posterDirected byThomas HardimanWritten byThomas HardimanProduced byMichael ElliottLee GroombridgeLouise Palmkvist HansenStarring Anita-Joy Uwajeh Clare Perkins Darrell D'Silva Debris Stevenson Harriet Webb Heider Ali Kae Alexander Kayla Meikle Lilit Lesser Luke Pasqualino Nicholas Karimi Cinematog...

رودولفو ساندوفال معلومات شخصية الميلاد 4 أكتوبر 1948 (العمر 75 سنة)الأوروغواي الطول 174 سنتيمتر مركز اللعب وسط الجنسية الأوروغواي المسيرة الاحترافية1 سنوات فريق م. (هـ.) بنيارول المنتخب الوطني الأوروغواي المواقع مُعرِّف الاتحاد الدولي لكرة القدم 57521 مُعرِّف مو�...

Chairperson of the Metropolitan Manila Development AuthorityIncumbentRomando S. Artes(Acting)since 1 November 2022Office of the Philippine PresidentMember ofMMDA Executive CouncilSeatMakati, PhilippinesAppointerPresident of the PhilippinesTerm lengthAt the President's PleasureInaugural holderJejomar Binay(Metropolitan Manila Authority)Prospero Oreta(Metropolitan Manila Development Authority)FormationJanuary 9, 1990(as Chairperson of the Metropolitan Manila Authority)June 30, 1994(as Chai...

Medical conditionMedullary carcinomaMicrograph of a medullary carcinoma of the thyroid. H&E stain.SpecialtyOncology Medullary carcinoma may refer to one of several different tumors of epithelial origin. As the term medulla is a generic anatomic descriptor for the mid-layer of various organ tissues, a medullary tumor usually arises from the mid-layer tissues of the relevant organ. Medullary carcinoma most commonly refers to: Medullary thyroid cancer Medullary carcinoma of the breast ...

اضغط هنا للاطلاع على كيفية قراءة التصنيف زبابة فيرابازية حالة الحفظ أنواع غير مهددة أو خطر انقراض ضعيف جدا[1] المرتبة التصنيفية نوع[2] التصنيف العلمي النطاق: حقيقيات النوى المملكة: حيوانات الفرقة العليا: البعديات الحقيقية القسم: ثانويات الفم الشعبة: الحبليات الش...

Prasasti Kebon kopi I (prasasti tapak gajah)Nama sebagaimana tercantum dalamSistem Registrasi Nasional Cagar BudayaPrasasti Tapak Gajah di tempat aslinya, awal abad ke-20 Cagar budaya IndonesiaPeringkatNasionalKategoriBendaNo. RegnasCB.42LokasikeberadaanKota Bogor, Jawa BaratNo. SK185/M/2015Tanggal SK9 Oktober 2015Tingkat SKMenteriPemilik IndonesiaPengelolaBalai Pelestarian Cagar Budaya SerangKoordinat6°32′18″S 106°39′27″E / 6.5381996°S 106.6574854°E /...

Driving to Geronimo's Grave and Other Stories Cover art by Ken LaagerAuthorsJoe R. LansdaleCover artistKen LaagerGenreHorror Fiction, NovellasPublisherSubterranean PressPublication date2018Media typeLimited edition, EbookPages272ISBN978-1-59606-890-2Preceded byTerror is Our Business (2018) Followed byCosmic Interruptions (2018) Driving to Geronimo's Grave and Other Stories is a collection of novellas written by American author Joe R. Lansdale. It was published a...

Dalam artikel ini, nama keluarganya adalah Ha. Ha Hyun-wooHa Hyun-woo dengan GuckkastenNama asal하현우LahirHa Hyun-woo25 November 1981 (umur 42)Jangsu, Provinsi Jeolla Utara, Korea SelatanPekerjaanPenyanyiKarier musikGenreRockK-popInstrumenGuitarPianoTahun aktif2001–sekarangLabelInterpark EntertainmentArtis terkaitGuckkastenSitus webGuckkastenTwitter Ha Hyun-woo (lahir 25 November 1981) adalah penyanyi-penulis lagu Korea Selatan. Ia adalah vokalis utama dan gitaris dari band ro...

The case of the Khachaturyan sisters (Russian: Дело сестёр Хачатурян) is an ongoing high profile criminal case in Russia that elicited public outrage about domestic violence in the country. Sisters Kristina, Angelina and Maria Khachaturyan were arrested on 28 July 2018 and charged with premeditated murder of their father, Mikhail Khachaturyan. When the crime was committed the sisters were 19, 18 and 17 years old. The defense stated that the sisters acted in self-defence, ha...

Subsystem of the Linux kernel Not to be confused with digital rights management. Original author(s)kernel.org & freedesktop.orgDeveloper(s)kernel.org & freedesktop.orgWritten inCTypeDevice driverLoadable kernel moduleLicenseMIT License[citation needed]GPL[citation needed]Websitedri.freedesktop.org/wiki/DRM The Direct Rendering Manager (DRM) is a subsystem of the Linux kernel responsible for interfacing with GPUs of modern video cards. DRM exposes an API that user-space...

American actor (1931–2016) Joe SantosSantos in 2009BornJoseph John Minieri Jr.(1931-06-09)June 9, 1931Brooklyn, New York, U.S.DiedMarch 18, 2016(2016-03-18) (aged 84)Santa Monica, California, U.S.OccupationActorYears active1963–2010Spouse Maria Montero (m. 1958; died 1988)PartnerNancy HobsonChildren3, including Perry Santos Joe Santos (born Joseph John Minieri Jr.; June 9, 1931 – March 18, 2016) was an American film and ...

Ratanpur GroupFormation1984HeadquartersChittagong, BangladeshRegion served BangladeshOfficial language BengaliRevenue Tk 700 crore US$90 million (2021)Websitewww.ratanpurgroup.com Ratanpur Group (Bengali: জেমকন গ্রুপ) is a Bangladeshi diversified conglomerate based in Chittagong. It mostly known for its flagship company, Ratanpur Steel Re-Rolling Mills Limited (RSRM).[1] History Ratanpur Group was established in 1984 with the creation of Ratanpur Steel Re-Rolling M...

Danish fashion model Nina MarkerMarker walks at the Paco Rabanne Fall Winter 2019–20 showBornNina Cornelia Marker (1997-12-10) December 10, 1997 (age 25)Copenhagen, DenmarkNationalityDanishOccupationModelPartnerAnton ThiemkeModeling informationHeight1.74 m (5 ft 8+1⁄2 in)Hair colorBrownEye colorGreenAgency The Society Management (New York City) Model Management (Hamburg) Munich Models (Munich) Elite Model Management (worldwide)[1] Nina Cornelia Marker (born...